Vaccine Covid-19 của Pfizer – BioNTech mất chưa đến một năm từ khi nghiên cứu đến lúc được cấp phép.
Tuy nhiên, ít ai biết rằng, “trái ngọt” này là thành quả sau hơn 6 thập kỷ thăng trầm.
Vaccine mở đầu cho cuộc phản công Covid-19
Vào ngày 1/1, Tổ chức Y tế thế giới (WHO) thông báo trên Twitter: “Vaccine ngừa Covid-19 của Pfizer – BioNTech đã trở thành vaccine đầu tiên nhận được sự phê duyệt của WHO để sử dụng khẩn cấp kể từ lúc dịch bùng phát”.
Sự kiện này đ.ánh dấu một bước ngoặt lớn trong cuộc chiến chống lại đại dịch đang đe dọa toàn cầu, trong bối cảnh loài người vẫn chưa có một thứ “vũ khí” thực sự, để chủ động chống lại kẻ thù đáng gờm với kích thước hiển vi mang tên: SARS-CoV-2.
Vaccine Covid-19 của Pfizer – BioNTech (tên thương mại Comirnaty) gây kinh ngạc với thế giới không chỉ bởi ngôi quán quân trong cuộc đua vaccine, mà còn vì nó được phát triển bằng công nghệ mới nhất trong biên niên sử vaccine: Công nghệ mARN.
Pfizer và BioNTech mất chưa đến một năm để nghiên cứu, sản xuất và được cấp phép vaccine Comirnaty (thời gian nhanh kỷ lục đối với sự ra đời của một loại vaccine, vốn sẽ mất khoảng 5 – 10 năm).
Tuy nhiên, ít ai biết rằng, để thu được “trái ngọt” này, công nghệ mARN đã phải trải qua hàng chục năm “ươm mầm” với nhiều thăng trầm.
Vaccine mARN: “trái ngọt” được “ươm mầm” qua 6 thập kỷ
mARN (ARN thông tin) được phát hiện vào năm 1960. Về mặt chức năng, mARN như là một bản sao của các thông tin di truyền gốc ở gen, nghĩa là nó làm nhiệm vụ truyền đạt bản thiết kế protein bậc I do gen quy định.
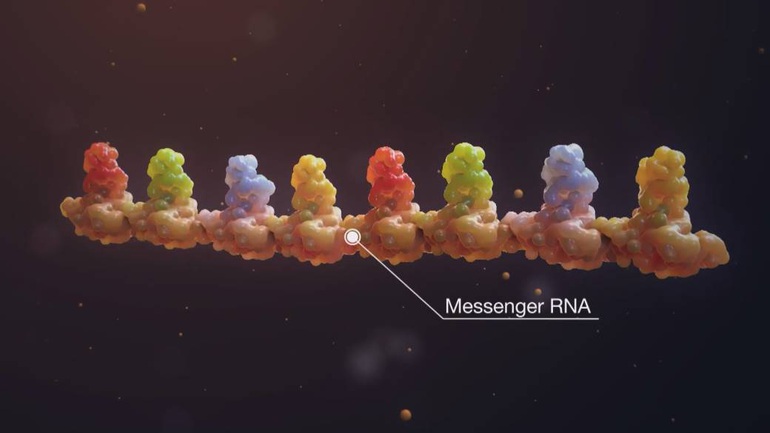
mARN như là một bản sao của các thông tin di truyền gốc ở gen.
Tuy nhiên, thời điểm đó, mARN dường như bị lu mờ trước cái bóng quá lớn của “người anh” ra đời trước đó vài năm: ADN, một trong những phát hiện vĩ đại nhất của loài người trong thế kỷ 20.
“Thiếu độ tin cậy và thiếu tính ổn định”, đó là nhận định của nhiều chuyên gia về mARN vào thời điểm đó. Nhược điểm này cũng trở thành rào cản lớn mà nhiều thế hệ nhà khoa học đã không thể vượt qua để có thể thực sự ứng dụng đoạn mã di truyền này vào cuộc sống.
Cuối năm 1987, nhà khoa học Robert Malone, khi đó là một nghiên cứu sinh tại Viện nghiên cứu sinh học Salk, California (Mỹ) đã thực hiện một thí nghiệm mang tính bước ngoặt.
Ông đã bọc mARN bằng một “lớp áo” chất béo cấu thành từ các hạt liposome. Bằng cách này, mARN có thể thâm nhập dễ dàng vào bên trong các tế bào để có thể chèn thông tin tổng hợp protein.
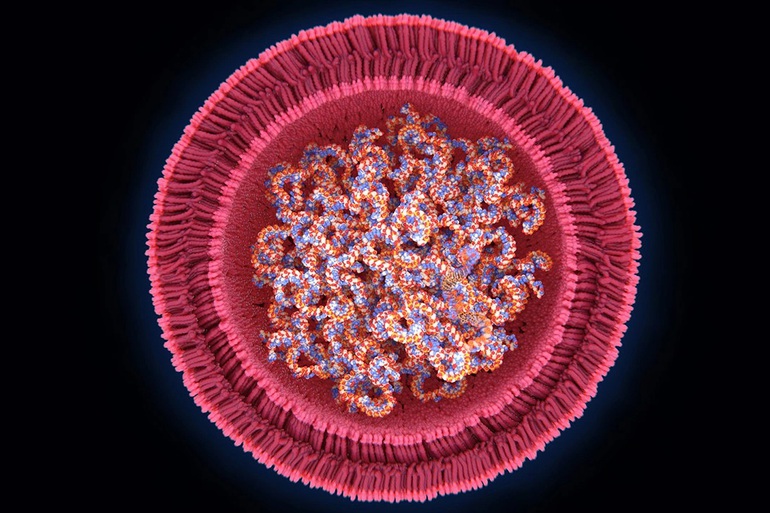
mARN được bọc bằng một “lớp áo” chất béo cấu thành từ các hạt liposome.
Thí nghiệm này cũng đã phá bỏ “rào cản” đã tồn tại 27 năm, mở đường cho những nghiên cứu sau này về ứng dụng của mARN.
Năm 1984, Paul Krieg, Douglas Melton và cộng sự tại Đại học Harvard đã tạo ra một bước tiến mới cho công nghệ mARN khi trở thành những người đầu tiên tổng hợp được đoạn mã di truyền này.
Nhóm nghiên cứu này đã sử dụng một enzyme tổng hợp mARN của virus và một số công cụ khác để tạo ra những đoạn mARN tổng hợp đầu tiên trên thế giới. Chỉ 3 năm sau, Douglas Melton phát hiện ra rằng, mARN có thể kích hoạt lẫn ngăn chặn sản xuất protein.
Sang giai đoạn những năm 90 của thế kỷ trước, những nỗ lực không ngừng nghỉ trong phòng thí nghiệm của nhà khoa học nữ Katalin Kariko (người Hungary) đã xây những nền móng vững chắc cho việc ứng dụng mARN trong y học. Bà cũng chính là người đóng vai trò quan trọng cho sự ra đời của vaccine Comirnaty sau này.

Nhà khoa học nữ Katalin Kariko (người Hungary) đã xây những nền móng vững chắc cho việc ứng dụng mARN trong y học.
Trong một lần làm thí nghiệm, TS Katalin và cộng sự đã phát hiện ra các protein mới được tạo ra bởi các tế bào. Điều này cho thấy rằng, mARN có thể được sử dụng để chỉ đạo bất kỳ tế bào nào tạo ra bất kỳ loại protein nào theo ý muốn.
“Nếu có thể thiết kế một loại mARN theo mong muốn và đưa vào tế bào, cũng sẽ đồng nghĩa với việc điều khiển được quá trình dịch mã và tạo ra bất kì loại protein nào, điển hình là protein để chữa bệnh”, quan điểm này của TS Katalin Kariko đã trở thành “kim chỉ nam” cho nhiều công trình khoa học về sử dụng mARN trong lĩnh vực y sinh.
Nhà khoa học nữ này cũng bắt đầu thử nghiệm dùng mARN trên động vật sống là chuột thay vì trên mẫu nuôi cấy.
Năm 1997, TS Katalin bắt đầu cộng tác với GS Drew Weissmen để cùng nhau phát triển vaccine HIV/AIDS. Tuy nhiên họ cũng đã nếm trải nhiều thất bại khi mARN gây ra phản ứng viêm quá mức trên chuột.
Nguyên nhân nhanh chóng được tìm ra: mARN đã kích ứng một loạt các thụ thể miễn dịch dạng Toll (đáp ứng đầu tiên đối với các tín hiệu nguy hiểm từ mầm bệnh).
Tuy nhiên, để giải bài toán “làm sao cho mARN tổng hợp không bị hệ miễn dịch nhận biết”, hai nhà khoa học đã dành gần một thập kỷ “vùi đầu” trong phòng thí nghiệm.
Sau nhiều lần đứng lên từ những thất bại, “quả ngọt” cuối cùng đã đến với TS Katalin và GS Weissmen vào năm 2005. Họ đã thay nucleotide uridine bởi một chất tương tự là pseudouridine để ngăn hệ miễn dịch của cơ thể xác định mARN ngoại lai là kẻ thù. Ngay sau đó, bộ đôi này đã xuất bản một bài báo, nộp bằng sáng chế và thành lập công ty công nghệ sinh học để thương mại hóa sản phẩm của mình.
Công bố của TS Katalin và GS Weissmen được xem là một bước tiến lớn trong việc phát triển các loại thuốc/vaccine dựa trên mARN. Tuy nhiên lúc bấy giờ, rất ít nhà khoa học công nhận giá trị y khoa của chuỗi mARN sửa đổi này.
Giá trị của nghiên cứu này chỉ được đ.ánh giá đúng khi nó thu hút được sự chú ý của GS Derrick Rossi của Trường Y Harvard (Mỹ). GS Rossi còn tin tưởng rằng, đây là một công trình xứng đáng với một giải Nobel.
Đến tháng 9/2010, nhóm nghiên cứu tế bào gốc của GS Derrick Rossi tại Bệnh viện Nhi Boston đã mô tả cách sử dụng mARN sửa đổi để biến đổi tế bào da thành tế bào gốc dạng phôi rồi thành mô cơ. Rossi được tạp chí Time tôn vinh là một trong những nhân vật quan trọng nhất năm 2010.
Điều thú vị là GS Derrick Rossi, sau này cũng chính là nhà đồng sáng lập của một cái tên nổi tiếng không kém Pfizer – BioNTech về vaccine Covid-19 mARN ở thời điểm hiện tại: Moderna.
Không chỉ có GS Derrick Rossi, một công ty chuyên về công nghệ y sinh non trẻ tại Mainz, Đức cũng đã nhanh chóng nhận ra được tiềm năng to lớn của công nghệ mARN. Cái tên của công ty này có lẽ cũng không hề xa lạ ở thời điểm hiện tại: BioNTech.

Ugur Sahin và vợ là zlem Treci là 2 nhà sáng lập BioNTech.
Công ty này được thành lập bởi 2 nhà nghiên cứu có niềm đam mê với liệu pháp miễn dịch: Ugur Sahin và vợ là zlem Treci. Khác với GS Derrick Rossi (vốn ứng dụng mARN vào công nghệ tế bào gốc), những nhà sáng lập của BioNTech ngay từ đầu đã nhận định rằng: “Công nghệ mARN sẽ là cuộc cách mạng trong sản xuất vaccine”.
Trong cuộc gặp gỡ được xem là “định mệnh” vào năm 2013, TS Katalin nhận lời Ugur Sahin về làm Phó Chủ tịch cấp cao tại BioNTech và mở ra một trang mới cho “Startup” về y sinh này.
Cái bắt tay của “gã khổng lồ” và “người tí hon”
“Nhiều người dân ở Vũ Hán, một thành phố với 11 triệu dân tại miền Trung, Trung Quốc, được chẩn đoán mắc một chứng “viêm phổi lạ””, một báo cáo được đăng tải lúc nửa đêm ngày 30/12/2019 của Hiệp hội quốc tế về các bệnh truyền nhiễm.
Bản báo cáo này cũng chính là “tiếng chuông” điểm thời khắc thay đổi cả thế giới.

Khu chợ hải sản ở Vũ Hán đóng cửa sau khi phát hiện các ca mắc chứng “viêm phổi lạ” đầu tiên.
Ở Đức, Sahin, nhà lãnh đạo của BioNTech đã sớm nhận ra nguy cơ về một đại dịch toàn cầu từ những báo cáo bước đầu về bệnh “viêm phổi lạ” này.
“Chúng ta phải chống lại đại dịch này”, Sahin nói với các thành viên chủ chốt của BioNTech trong cuộc họp được tổ chức ngay sáng hôm sau.
Sau khi phân lập được mẫu virus từ bệnh nhân, các nhà khoa học Trung Quốc đã công bố trình tự gen được giải mã của virus SARS-CoV-2. Với công nghệ mARN, đó là tất cả những gì cần có để có thể bắt đầu sản xuất vaccine.
“Khi người Trung Quốc công bố trình tự của SARS-CoV-2, chúng tôi bắt đầu quá trình tạo mARN vào hôm sau. Vài tuần sau, chúng tôi tiêm vaccine cho động vật”, một chuyên gia của BioNTech chia sẻ.

Nơi nghiên cứu, sản xuất vaccine của Pfizer – BioNTech.
Nhà lãnh đạo của BioNTech cũng nhận ra rằng, mình cần một đối tác có tiềm lực lớn về sản xuất vaccine. “Pfizer” là cái tên ngay lập tức xuất hiện trong đầu ông. Trên thực tế, trước đó cả 2 công ty đã từng hợp tác để phát triển vaccine cúm bằng công nghệ mARN.
Vào tháng 3/2020, Sahin gọi điện cho chuyên gia hàng đầu về vaccine của Pfizer là Kathrin Jansen để trao đổi về việc hợp tác.
“Tôi đã hỏi qua điện thoại rằng, Pfizer có muốn hợp tác với chúng tôi không. “Có, chúng tôi rất muốn làm điều đó”, bà ấy trả lời không một chút do dự”, Sahin nhớ lại.
Cuộc gọi này cũng đã mở đầu cho sự hợp tác đặc biệt giữa Pfizer: Gã khổng lồ ngành dược có 171 năm lịch sử với 500 cơ sở và BioNTech: Công ty non trẻ, không mấy tiếng tăm nhưng lại sở hữu chiếc chìa khóa vàng mang tên “Công nghệ mARN”.
Pfizer và BioNTech bắt đầu nghiên cứu trên người vào cuối tháng 4, chậm hơn một tháng so với Moderna.

4 loại vaccine do Pfizer – BioNTech nghiên cứu dần mang lại kết quả trong mùa hè. Đến cuối tháng 7, họ đã chọn được ứng viên mARN nhắm mục tiêu một protein đột biến toàn phần, giống mục tiêu của Moderna, và bắt đầu thử nghiệm lâm sàng giai đoạn cuối với 30.000 người.
Ngày 15/11, ủy viên ban quản trị Pfizer là Mikael Dolsten cùng các đồng nghiệp đã chứng kiến khoảnh khắc lớn nhất trong sự nghiệp của mình tại một phòng thí nghiệm ở bang Connecticut: Thời khắc kết quả nghiên cứu lâm sàng giai đoạn cuối của “đứa con tinh thần” được đưa ra.
Dữ liệu sơ bộ cho thấy hiệu quả của vaccine đạt 90%, kết quả cuối cùng được công bố vài ngày sau khi hoàn tất thử nghiệm giai đoạn ba lên đến 95%. Trong khi đó, nhiều chuyên gia virus hy vọng vaccine chỉ cần đạt được hiệu quả 70-80% đã ngăn được Covid-19.

Vào tháng 12 năm 2020, Anh Quốc là nước đầu tiên cấp phép sử dụng khẩn cấp vaccine Comirnaty, kế đó là Hoa Kỳ, Liên minh châu Âu và WHO…
Đến nay, loại vaccine được phát triển thần tốc này đã trở thành một nhân tố quan trọng trong cuộc chiến với đại dịch, đặc biệt là trong chiến lược thích ứng với Covid-19. Hàng trăm triệu người dân trên toàn cầu được trang bị “lá chắn miễn dịch” trước SARS-CoV-2, nhờ loại vaccine được phát triển bởi công nghệ mang tính “cách mạng” này.
Không dùng đến virus, vaccine mARN tạo miễn dịch như thế nào?
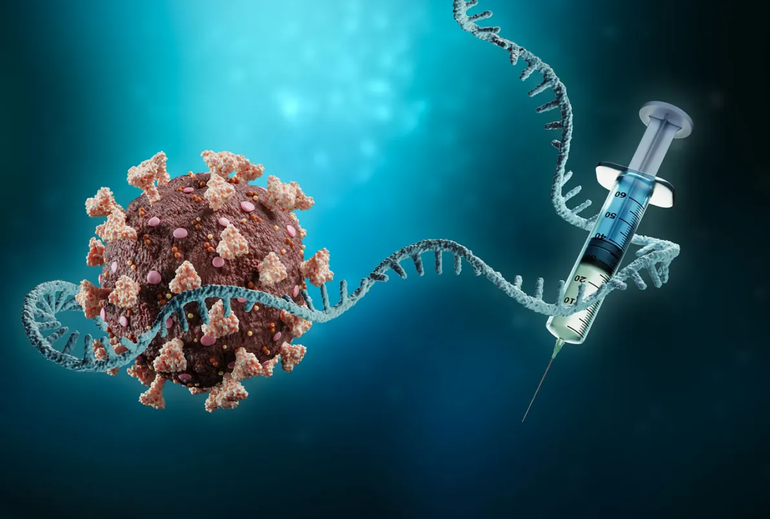
Theo CDC Hoa kỳ, để kích hoạt phản ứng miễn dịch của cơ thể giúp chống lại các bệnh truyền nhiễm, cách cổ điển của nhiều loại vaccine trước đây là đưa một lượng virus hoặc vi khuẩn đã bị bất hoạt hoặc làm suy yếu vào cơ thể con người.
Trong khi đó, vaccine Covid-19 được sản xuất bằng công nghệ mARN sẽ cung cấp các hướng dẫn cho tế bào của cơ thể con người tạo ra các “mảnh” vô hại, được gọi là “protein đột biến”. Loại protein đột biến này được tìm thấy trên bề mặt của virus SARS-CoV-2.
Cụ thể hơn, khi vaccine mARN được tiêm vào cơ thể, các mARN sẽ đi vào và nằm bên trong các tế bào miễn dịch, kích thích các tế bào tạo ra các mảnh protein. Sau khi mảnh protein được tạo ra, tế bào sẽ phá vỡ các mARN và loại bỏ chúng.
Tiếp theo, các tế bào sẽ hiển thị các mảnh protein lên trên bề mặt, hệ thống miễn dịch của cơ thể sẽ nhận ra rằng các mảnh protein không thuộc về cơ thể và bắt đầu tạo ra các phản ứng miễn dịch, từ đó sinh kháng thể chống lại các mảnh protein này, điều này giống như những gì xảy ra khi nhiễm SARS-CoV-2 tự nhiên.
Sau một thời gian, cơ thể sẽ học được cách bảo vệ chống lại sự lây nhiễm SARS-CoV-2 trong tương lai. Như vậy, vaccine mARN mang lại lợi ích giống như tất cả các loại vaccine khác, là giúp cơ thể chống lại sự tấn công của virus gây bệnh Covid-19.
Công nghệ mARN: Không chỉ là vaccine Covid-19
Nền tảng công nghệ mARN chính là chìa khóa để tạo ra các loại vaccine an toàn và hiệu quả đáng kể để chống lại các loại virus mới trong tương lai.
Cùng với đó, công nghệ này cũng đang cho thấy nhiều hứa hẹn chống lại những “kẻ thù” cũ như HIV và các bệnh n.hiễm t.rùng đe dọa trẻ sơ sinh và trẻ nhỏ, chẳng hạn như virus hợp bào hô hấp (RSV).
Ngoài ra, công nghệ vaccine mARN trong tương lai có thể cho phép tạo ra một loại vaccine “đa năng”, có thể bảo vệ con người trước nhiều bệnh. Từ đó sẽ làm giảm số lượng mũi tiêm cần thiết để bảo vệ cơ thể khỏi các bệnh lây nhiễm phổ biến có thể phòng ngừa bằng vaccine.
Bên cạnh đó, hiện nay các nhà khoa học còn nghiên cứu sử dụng mARN để kích hoạt hệ thống miễn dịch nhằm vào các tế bào ung thư cụ thể.
Sử dụng mARN để chống lại các bệnh tự miễn cũng là một hướng đi đang nhận được nhiều sự quan tâm.
BioNTech đã làm việc với các nhà nghiên cứu để sử dụng mARN điều trị cho chuột được biến đổi gen, nhằm chữa trị một căn bệnh tương tự như bệnh đa xơ cứng. Đây là một bệnh tự miễn xuất hiện khi hệ thống miễn dịch tấn công nhầm vào myelin – một chất béo bao phủ các tế bào thần kinh.
Ở chuột, phương pháp điều trị dường như giúp ngăn chặn “cuộc tấn công”, trong khi giữ nguyên phần còn lại của hệ thống miễn dịch.
Tối 20/1, G.iải t.hưởng VinFuture đã diễn ra tại Nhà hát Lớn ở Hà Nội với sự tham dự của đông đảo các đại biểu trong nước và quốc tế. G.iải t.hưởng Chính – g.iải t.hưởng cao nhất, với p.hần t.hưởng trị giá 3 triệu USD – đã vinh danh 3 nhà khoa học Katalin Kariko, Drew Weissman và Pieter R. Cullis với các công trình nghiên cứu giúp tạo nên vaccine Covid-19 sử dụng công nghệ mRNA – góp phần cứu sống hàng tỷ người trên thế giới khỏi đại dịch toàn cầu.
Hiệu quả của vaccine Hayat Vax
Vaccine Hayat Vax là loại thứ 7 được Bộ Y tế cấp phép sử dụng tại Việt Nam. Tổ chức Y tế Thế giới ghi nhận vaccine này có hiệu quả 79%.
Ngày 10/9, Bộ Y tế ban hành quyết định phê duyệt có điều kiện vaccine Hayat – Vax cho nhu cầu cấp bách trong phòng, chống dịch bệnh Covid-19. Đây là vaccine Covid-19 thứ 7 được cấp phép sử dụng tại Việt Nam, ngoài AstraZeneca, Sputnik V, Janssen (Johnson & Johnson), Moderna, Pfizer, Vero Cell.
Hiệu quả
Hayat Vax do Viện Nghiên cứu Sinh phẩm Bắc Kinh, thuộc Sinopharm CNBG (Tập đoàn Y Dược Trung Quốc) sản xuất.
Vaccine này được đóng gói sơ cấp, thứ cấp và xuất xưởng tại Julphar (Gulf Pharmaceutical Industries) – UAE (Các tiểu Vương quốc Ả Rập thống nhất). Hayat trong tiếng Ả Rập là sự sống. Tại Việt Nam, Công ty Cổ phần Y dược phẩm Vimedimex là nơi đã đề xuất phê duyệt vaccine này.
Hiện tại, vaccine này được chấp thuận sử dụng ở 45 quốc gia, vùng lãnh thổ. Khoảng 65 triệu liều đã được tiêm cho người dân trên toàn cầu.

Hayat Vax là phiên bản của Vero Cell được sản xuất tại UAE. Ảnh: G24.
Theo The National News , vaccine Hayat Vax là phiên bản Vero Cell (của Sinopharm, Trung Quốc) được sản xuất tại UAE. Cuối tháng 4/2020, vaccine này được Cục Quản lý Dược Trung Quốc phê chuẩn thử nghiệm trên người, sau khi nghiên cứu trong phòng thí nghiệm và thành công trên động vật.
Theo SCMP , từ 23/6/2020, Sinopharm thử nghiệm giai đoạn 3 vaccine với hơn 40.000 tình nguyện viên từ 18 đến 59 t.uổi, tại Bahrain, UAE, Ai Cập, Peru, Maroc và Argentina.
Ngày 9/12/2020, Bộ Y tế UAE chấp thuận cấp phép đăng ký chính thức vaccine Covid-19 của Sinopharm, công bố hiệu quả bảo vệ đạt 86%. Đây là quốc gia đầu tiên trên thế giới chấp thuận cấp phép vaccine của Sinopharm.
Theo nghiên cứu được thực hiện ở Abu Dhabi, vaccine Hayat Vax có hiệu quả 100% trong việc ngăn ngừa t.ử v.ong, giảm 93% tỷ lệ nhập viện, bệnh nặng. Đây cũng là loại vaccine Covid-19 duy nhất được sử dụng ở Abu Dhabi, trước khi Pfizer được giới chức nước này phê duyệt vào tháng 2.
Ngày 30/12/2020, Cục Quản lý Dược Trung Quốc cấp phép sử dụng có điều kiện với vaccine này và công bố hiệu quả bảo vệ đạt 79,34%; tỷ lệ sinh kháng thể trung hòa là 99,52%.
Trong khi đó, Tổ chức Y tế Thế giới (WHO) ghi nhận vaccine này có hiệu quả 79% trong việc giảm nguy cơ mắc Covid-19, nhập viện. Kết quả dự trên thử nghiệm giai đoạn 3 đa quốc gia, sau 14 ngày kể từ khi tiêm đủ 2 liều.
Thử nghiệm này không bao gồm những người bị bệnh nền, phụ nữ mang thai hoặc nhóm trên 60 t.uổi. WHO cũng cho biết có rất ít phụ nữ tham gia nghiên cứu này.
Việt Nam đã cấp phép sử dụng cho tổng cộng 7 loại vaccine Covid-19. Ảnh: Meed.
Dễ bảo quản
Theo New York Times, để tạo ra loại vaccine này, các nhà nghiên cứu tại Viện Nghiên cứu Sinh phẩm Bắc Kinh thu thập ba biến chủng nCoV từ các bệnh nhân Trung Quốc. Sau đó, chúng được nuôi trong tế bào thận khỉ tại bể phản ứng sinh học để chọn ra biến chủng có tốc độ nhân lên nhanh nhất.
Lượng virus tiếp tục được ngâm trong hợp chất hóa học beta-propiolactone, có tác dụng vô hiệu hóa virus bằng cách liên kết với bộ gene. Khi nCoV bị bất hoạt, chúng không thể tái tạo và nhân lên. Tuy nhiên, các protein đặc trưng, bao gồm protein gai giúp virus bám vào các tế bào niêm mạc của người, vẫn còn nguyên vẹn.
Các nhà khoa học trộn virus bất hoạt với hợp chất bổ trợ giúp kích thích miễn dịch phản ứng với vaccine. Khi vào cơ thể, nCoV dạng bất hoạt không thể gây bệnh cho con người và bị tế bào trình diện kháng nguyên của hệ miễn dịch nuốt chửng.
Chúng xé nhỏ nCoV, phân rã thành các mảnh và “báo cáo kẻ lạ mặt”. Tế bào T được kích hoạt, phát hiện các mảnh nhỏ của kẻ xâm nhập và t.iêu d.iệt. Sau đó, nó ghi nhớ virus để huy động các tế bào khác của hệ miễn dịch tấn công kẻ lạ mặt, đáp ứng vaccine.
Cùng lúc đó, tế bào miễn dịch B bắt gặp nCoV bất hoạt. Các protein trên bề mặt tế bào B có nhiều hình dạng khác nhau, loại protein tương thích sẽ bám vào virus và “chỉ mặt” đặc điểm nhận dạng của kẻ xâm nhập. Tế bào T bám vào mảnh đó, kích thích tế bào B tiết ra các kháng thể.
Cả quá trình này được xem là bài học, vaccine dạy hệ miễn dịch phản ứng với nCoV sống. Tế bào B tạo kháng thể nhắm vào protein virus, ngăn chặn mầm bệnh xâm nhập các tế bào khác.
Một người dân ở UAE tiêm vaccine Hayat Vax. Ảnh: AFP.
Hayat Vax được đóng ống với mỗi liều 0,5 ml chứa 6,5U (4g) đơn vị kháng nguyên SARS-CoV-2 (tế bào vero) bất hoạt, bào chế ở dạng hỗn dịch tiêm. Loại vaccine này có thể bảo quản ở nhiệt độ tủ lạnh bình thường, dễ sử dụng. Trong khi đó, các vaccine mRNA (Moderna, Pfizer) vốn cần bảo quản trong điều kiện âm sâu.
Hiện tại, Bộ Y tế chưa quy định khoảng cách giữa hai liều tiêm Hayat Vax. Tuy nhiên, theo khuyến cáo của WHO cho Vero Cell, mỗi liều tiêm cách nhau 3-4 tuần.
Vaccine sử dụng cho người từ 18 t.uổi trở lên, chống chỉ định với các trường hợp có t.iền sử sốc phản vệ với bất kỳ thành phần nào. Người có thân nhiệt>38,5 độ C cần hoãn tiêm cho đến khi hết sốt. Bệnh nhân mắc Covid-19 trong vòng 6 tháng cũng thuộc nhóm trì hoãn tiêm.
Việc gia công, đóng ống, sản xuất bán thành phẩm một vaccine Covid-19 ở hai quốc gia không phải điều mới. Vaccine AstraZeneca (do Anh sản xuất) khi chuyển giao, thỏa thuận hợp tác với Ấn Độ đã được sản xuất tại nước này và lấy tên Covidshield. Quá trình này không ảnh hưởng hiệu quả, tính an toàn của vaccine.
